مقدمه
ژنهای NRAS و KRAS از خانواده ژنهای RAS هستند که نقش کلیدی در تنظیم سیگنالهای سلولی برای رشد، تمایز و بقای سلول دارند. جهشهای این ژنها میتوانند منجر به رشد غیرطبیعی سلولها و بروز بیماریهای مختلف، بهویژه سرطان، شوند. در این مقاله به بررسی انواع جهش ژن NRAS و KRAS، اهمیت بالینی آنها، روشهای تشخیص و بیماریهای مرتبط با این جهشها در آزمایشگاه ژنتیک پزشکی ویرا پرداخته میشود.
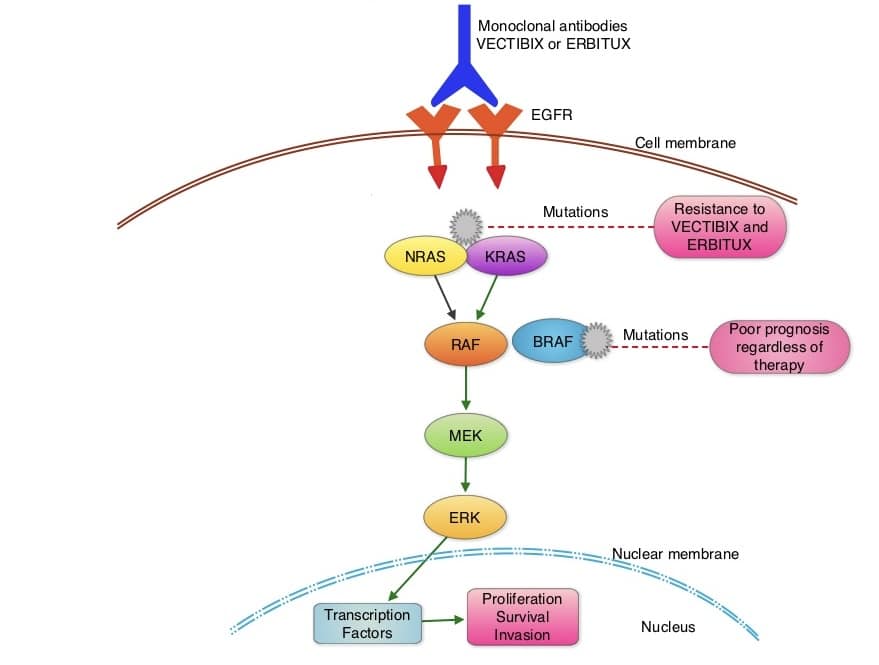
مسیر سیگنالینگ NRAS و KRAS
ژنهای NRAS و KRAS و نقش آنها در بدن
ژنهای NRAS و KRAS در تنظیم مسیرهای سیگنالینگ سلولی مانند مسیر MAPK/ERK و PI3K/AKT نقش دارند که این مسیرها مسئول کنترل رشد، تقسیم و بقا سلولها هستند. پروتئینهای تولید شده توسط این ژنها به عنوان “سوئیچ” عمل میکنند که با فعال یا غیرفعال شدن، سیگنالهای رشد سلولی را تنظیم میکنند. در حالت طبیعی، این سیگنالها بهصورت منظم و کنترلشده تنظیم میشوند، اما در صورت وقوع جهشهای ژنی، این سیگنالها میتوانند بهصورت دائمی فعال شده و منجر به رشد غیرطبیعی و سرطانی سلولها شوند.

جهش های NRAS و KRAS
انواع جهشهای ژنهای NRAS و KRAS
- جهشهای نقطهای (Point Mutations)
- جهشهای Missense: این جهشها شایعترین نوع جهش در این ژنها هستند. جهشهای Missense منجر به تغییر یک اسید آمینه در پروتئین تولید شده میشوند که معمولاً باعث فعالسازی دائمی مسیرهای سیگنالینگ سلولی میشود. این جهشها میتوانند بهطور مستقیم منجر به بروز سرطانهای مختلف شوند.
- جهشهای G12، G13 و Q61: این جهشها در مناطق خاصی از ژن KRAS و NRAS اتفاق میافتند و به دلیل فعالسازی دائمی پروتئین، منجر به رشد غیرقابل کنترل سلولها میشوند. جهشهای KRAS در کدون 12 (G12D و G12V) و جهشهای NRAS در کدون 61 (Q61R و Q61K) از جمله شایعترین جهشهای سرطانزا هستند.
- جهشهای حذف و درج (Deletions and Insertions)
- اگرچه جهشهای حذف و درج در ژنهای KRAS و NRAS کمتر شایع هستند، اما در برخی از موارد سرطانهای خاص مشاهده شدهاند. این جهشها میتوانند باعث تغییر در فریم خوانش ژن و در نتیجه تولید پروتئینهای غیرطبیعی شوند.
- جهشهای جابهجایی (Translocations)
- این نوع جهشها که کمتر شایع هستند، میتوانند باعث تغییر مکان ژنهای NRAS و KRAS و قرار گرفتن آنها در کنار ژنهای فعالکننده سرطان شوند که در نهایت منجر به بروز سرطان میشود.
بیماری های مرتبط با جهش NRAS و KRAS
بیماریهای مرتبط با جهشهای ژن NRAS و KRAS
- سرطان کولورکتال (Colorectal Cancer)
- جهشهای KRAS یکی از عوامل مهم در بروز سرطان کولورکتال هستند. حدود 40-50% از موارد سرطان کولورکتال دارای جهش ژن NRAS هستند که این جهشها بهطور معمول در مراحل اولیه تومورزایی رخ میدهند.
- ملانوما (Melanoma)
- جهشهای ژن NRAS با بروز ملانوما مرتبط هستند. حدود 15-20% از موارد ملانوما دارای جهش در ژن NRAS هستند که به طور معمول منجر به رشد سریع تومور و مقاومت در برابر برخی درمانها میشود.
- سرطان ریه (Lung Cancer)
- جهشهای KRAS در حدود 25% از موارد سرطان ریه از نوع غیر سلولی کوچک (NSCLC) وجود دارند. این جهشها معمولاً باعث پیشرفت سریع بیماری و مقاومت به برخی درمانهای استاندارد میشوند.
- سرطان پانکراس
- بیش از 90% از موارد سرطان پانکراس دارای جهش در ژن KRAS هستند. این جهشها معمولاً در کدون 12 رخ میدهند و یکی از عوامل کلیدی در بروز و پیشرفت سرطان پانکراس به شمار میروند.
روشهای تشخیص جهشهای ژن NRAS و KRAS در آزمایشگاه ژنتیک پزشکی ویرا
- توالییابی نسل جدید (NGS)
- NGS یکی از دقیقترین و پیشرفتهترین روشها برای شناسایی جهشهای ژنهای KRAS و NRAS است. با استفاده از این روش، امکان شناسایی تمام انواع جهشهای نقطهای، حذف، درج و حتی جهشهای نادر وجود دارد. آزمایشگاه ژنتیک پزشکی ویرا با بهرهگیری از تکنولوژی NGS قادر است جهشهای ژنهای KRAS و NRAS را با دقت و سرعت بالا تشخیص دهد.
- توالییابی سنتی Sanger
- روش Sanger Sequencing به عنوان یکی از روشهای استاندارد برای تایید جهشهای شناختهشده استفاده میشود. این روش معمولاً در کنار NGS برای بررسی دقیق جهشهای مهم مانند جهشهای نقطهای در کدونهای خاصی از ژنهای KRAS و NRAS به کار میرود.
- آزمایشهای مبتنی بر PCR
- PCR-RFLP نیز برای شناسایی جهشهای شناختهشده در ژنهای KRAS و NRAS به کار میروند. این روشها به دلیل دقت و سرعت بالا، برای بررسی جهشهای خاص در بیماران مبتلا به سرطانهای مرتبط استفاده میشوند.
- مشاوره ژنتیکی
- در آزمایشگاه ژنتیک پزشکی ویرا، علاوه بر انجام تستهای ژنتیکی، مشاوره ژنتیکی برای بیماران ارائه میشود تا اطلاعات لازم درباره جهشها، بیماریهای مرتبط و مسیرهای درمانی در اختیار آنها قرار گیرد.
اهمیت تشخیص جهشهای ژن NRAS و KRAS
تشخیص جهشهای این ژنها نقش بسیار مهمی در انتخاب روشهای درمانی مناسب، پیشبینی پاسخ به درمان و شناسایی پیشآگهی بیماران دارد. برای مثال، بیماران مبتلا به سرطان کولورکتال با جهشهای KRAS معمولاً به درمانهای ضد EGFR مانند سیتوکسمب پاسخ نمیدهند، بنابراین تشخیص جهشها میتواند در انتخاب درمان مناسب و اجتناب از روشهای غیرموثر بسیار مفید باشد.
پیشگیری از جهش های KRAS و NRAS
پیشگیری مستقیم از جهشهای ژنی مانند KRAS و NRAS به دلیل ماهیت تصادفی و غیرقابل کنترل این جهشها، امکانپذیر نیست. این جهشها معمولاً در طول عمر فرد و در اثر عوامل محیطی و ژنتیکی ایجاد میشوند. با این حال، میتوان با کاهش عوامل خطرزا و ایجاد سبک زندگی سالم، خطر بروز سرطانهایی که با جهشهای این ژن ها مرتبط هستند را کاهش داد. در زیر به برخی از این اقدامات اشاره شده است:
1. اجتناب از مصرف دخانیات
دخانیات یکی از عوامل مهم در بروز جهشهای این دو ژن است، به خصوص در سرطان ریه و پانکراس. ترک سیگار و دوری از دود دست دوم، خطر ابتلا به این سرطانها را کاهش میدهد.
2. تغذیه سالم
رژیم غذایی سالم و متعادل که شامل میوهها، سبزیجات، غلات کامل و چربیهای سالم باشد، میتواند خطر بروز سرطانهای مرتبط با جهشهای KRAS و NRAS را کاهش دهد. کاهش مصرف غذاهای فرآوریشده، سرخشده و گوشتهای قرمز نیز توصیه میشود.
3. فعالیت بدنی و حفظ وزن سالم
چاقی با افزایش خطر بروز سرطانهای روده بزرگ و پانکراس که با جهش ژن KRAS و NRAS مرتبط هستند، همراه است. حفظ وزن سالم و ورزش منظم به کاهش این خطر کمک میکند.
4. محدود کردن مصرف الکل
مصرف زیاد الکل به افزایش خطر سرطانهای پانکراس و روده بزرگ مرتبط است. محدود کردن یا اجتناب از مصرف الکل میتواند به پیشگیری از این نوع سرطانها کمک کند.
5. محافظت از خود در برابر مواد شیمیایی مضر
برخی از مواد شیمیایی، مانند آزبست و مواد شیمیایی صنعتی، میتوانند خطر جهشهای KRAS و NRAS را افزایش دهند. استفاده از وسایل محافظتی و دوری از این مواد مضر به کاهش خطر ابتلا به سرطان کمک میکند.
6. غربالگریهای منظم
انجام غربالگریهای منظم برای تشخیص زودهنگام سرطانهای مرتبط با جهش ژن KRAS و NRAS بسیار مهم است. برای مثال، کولونوسکوپی برای تشخیص زودهنگام سرطان روده بزرگ و آزمایشهای مرتبط با سرطان ریه میتوانند به پیشگیری و درمان سریع کمک کنند.
7. مشاوره ژنتیکی و آزمایش ژنتیک
افرادی که سابقه خانوادگی سرطان دارند، میتوانند از مشاوره ژنتیک و آزمایشهای ژنتیکی استفاده کنند تا جهشهای ژنتیکی ارثی مانند KRAS و NRAS را شناسایی کنند. این اقدام به شناسایی ریسک و اتخاذ تدابیر پیشگیرانه کمک میکند.
8. درمانهای پیشگیرانه
در برخی موارد، استفاده از داروهای پیشگیرانه مانند آسپرین برای کاهش خطر بروز سرطان روده بزرگ در افرادی که در معرض خطر بالایی قرار دارند، پیشنهاد شده است. مشورت با پزشک درباره داروهای پیشگیرانه بسیار مهم است.
نتیجهگیری
جهشهای ژنهای NRAS و KRAS از عوامل مهم در بروز بسیاری از سرطانها هستند و تشخیص بهموقع و دقیق این جهشها میتواند به بهبود نتایج درمانی و مدیریت بهتر بیماریها کمک کند. آزمایشگاه ژنتیک پزشکی ویرا با بهرهگیری از پیشرفتهترین تکنیکهای تشخیصی، از جمله NGS و PCR، قادر به شناسایی این جهشها با دقت بالا است و به بیماران و پزشکان در انتخاب مسیرهای درمانی مناسب کمک میکند. پیشگیری از جهشهای KRAS و NRAS به صورت مستقیم ممکن نیست، اما اتخاذ سبک زندگی سالم، اجتناب از عوامل خطرزا و انجام غربالگریهای منظم میتواند به کاهش خطر بروز سرطانهای مرتبط با این جهشها کمک کند. همچنین، مشاوره ژنتیکی میتواند به تشخیص زودهنگام و پیشگیری از بیماریها کمک کند.

